第 6 位艾滋病「治愈」患者或已出现,这具有哪些意义?我们离普遍治愈艾滋病还有多远?
- 1 个点赞 👍被审核的答案
查看全文>>
伊博 - 0 个点赞 👍被审核的答案
其实没啥意义。
我身边有几个朋友,包括我在内,约良家,常年不戴套,至少是九成以上不戴。
这种一年至少是20-30个。
甚至有的人跟专业的人玩的时候,嫌戴套不过瘾,搞了一半拿下来的。
这个多的时候一年要上百次,至于无套不清楚,但是也不会太少。
而其中,也就早年间我两个战友,有一次找专业的换着玩,在同一个人身上中了标,其他就没听过谁中标了。
就拿我个人经验来说。甚至有一天四个无套的,中间洗都没洗。中间还有的肛了的,没洗,直接去赶一下场。
最多也就是把对方搞的得了阴道炎,反正我屁事没有。
那么,这说明无套安全吗?肯定不是。这只能说可能是运气不错,再加上筛选了对象。
其实是小概率事件。
这个道理其实也是一样。特定对象,加上点运气。
但是具体也说不出个所以然。
发布于 2023-07-24 02:52・IP 属地湖北查看全文>>
猫大人 - 16 个点赞 👍
治愈出现频率越来越高了,未来这真的可能成为一种新的疗法,当然,前提是:你有足够的钱。
不过,这个第六例,还有待进一步验证。
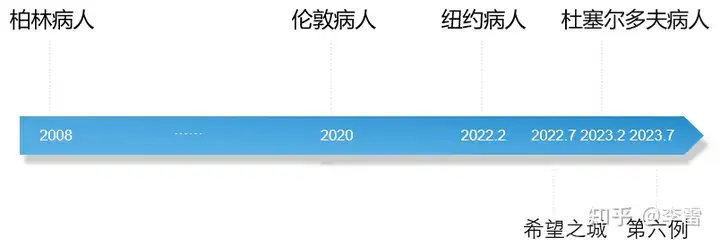
一、从不治之症到治愈,越来越快
我们看一下艾滋病治愈病例的出现
从第一例艾滋病治愈到现在,明显的治愈加速,而且估计接下来,用“某地病人”来命名的会越来越少了,毕竟出现的治愈越来越多了。
从不治之症到彻底治愈,堪称是奇迹。
二、特殊的第六例是否意味着新的可能性?
在第六例确证之前,前五例其实是有共同特点的,那就是:
都是艾滋病合并白血病或淋巴瘤等血液系统疾病
是的,祸不单行,既得了艾滋病,又得了血液系统疾病。
这种雪上加霜的情形,却是山重水复疑无路,柳暗花明又一村,给了他们一个新的治愈机会。
秘诀就藏在艾滋病以及白血病干细胞移植的机制中。
艾滋病主要攻击人体的免疫系统,所以被叫做获得性免疫缺陷综合征(Acquired Immune Deficiency Syndrome),简称AIDS,音译就是艾滋。
而人体的免疫重要组成部分免疫细胞基本也是从造血干细胞中生成并不断分化形成的。
因此,当这个病人得了血液疾病之后,更换造血系统,于是自己的免疫也被更新了,这样,新的免疫如果能够避免HIV病毒攻击,那么就可以清除掉HIV病毒,于是就起到了治疗艾滋病的效果。
而这种特殊的可以避免艾滋病毒攻击的免疫细胞类型,就是CCR5Δ32。
CCR5是一种白细胞表面的受体蛋白,本身在机体内承担免疫作用。不过当HIV-1入侵细胞的时候,CCR5作为其趋化因子受体之一而帮助HIV-1进入宿主靶向细胞,从而引发感染,于是CCR5就成了HIV-1感染的帮凶。
但是有些人体内的CCR5基因发生了变异,产生了Delta 32 突变,导致了CCR5基因不能完整表达,结果导致HIV-1缺乏帮凶而难以进入到细胞中,自然也没法感染了。
但是在自然人群中,CCR5Δ32比例还是较低的。
这也就导致了,真的能够提供CCR5Δ32造血干细胞的人比例更低,于是,这几位“双重不幸者”反而变成了“幸运儿”。
而对比全球约有3840万艾滋病毒感染者,这个数量远远不足。尤其是CCR5Δ32主要在欧洲,亚洲人非常少,所以是难解的。
但是,第六例很特殊
三、第六例的特殊之处
这次第六例“日内瓦病人”移植的干细胞来自未携带CCR5-Δ32突变的一名供体。
这可以说是让人耳目一新,毕竟之前认为的幸运儿是因为移植后的干细胞是CCR5-Δ32可以免疫HIV,所以他们移植后,自身体内的艾滋病毒并没有感染新的免疫,因此才能活下来治愈。
但是这第六例却不是CCR5-Δ32变异,难道真的有了新思路?
这个有待研究。
因为,之前有过曾经也有同时患有艾滋病和白血病的波士顿病人也移植过非CCR5-Δ32的干细胞,结果是,移植后,这些新移植到干细胞分化出来的免疫细胞又被HIV感染了。
所以,这第六例到底是什么情况?
是因为这一例移植有其他规避HIV攻击的新机制?还是说之前的波士顿病人是其他因素导致的?
四、基因编辑带来新的可能性
不过,按照之前的研究推测,其实理论上,我们是可以解决这个问题的,那就是,对供体干细胞进行基因编辑,让其变成CCR5-Δ32型,然后输回去,这样其实是可以实现类似的效果的。
嗯,估计有人想到了贺建奎,他当年就是编辑的CCR5。当然,他是直接生出了娃,这是违法的,而且也并没有治疗意义。
五、先不要着急,保护好自己吧
其实,到目前为止,HIV治愈的案例还是太少,少到甚至没法做出更好的统计检验,所以真的治愈了?还是极少数个例呢?还有待更多的研究。
此外,还有一系列问题
1.HIV彻底清除难度极大
虽然目前报道患者体内检测出的HIV活病毒基本没有了,但是并不能说彻底清除了HIV痕迹,因为HIV还有一个特殊的能力,那就是它们可以整合到人体自身的基因组上达到长久的留存。
2.造血干细胞移植风险依然不低
造血干细胞移植需要配型、特殊的供体,而且移植过程还容易出现造血干细胞移植中容易出现多器官并发症,比如移植中骨髓空缺期的严重感染以及移植后的排斥风险,因此实际上除非是迫不得已,很少有人进行骨髓移植。
3. CCR5Δ32变异是否彻底有效也是个问题
第六例的出现,结合之前的波士顿病人,其实让整个研究反而陷入了困境,就是,CCR5Δ32到底有什么作用?
CCR5基因可不是专门的能抵抗艾滋病毒的基因,它对于免疫系统、神经系统都有作用。而且,即便是对于艾滋病来说,CCR5也并不是其唯一受体,比如CXCR4同样也是HIV受体。
CCR5Δ32主要是针对的HIV-1的R5-strain,但艾滋病病毒还有许多其它类型的毒株,是无法抵御它们的。而且HIV甚至能够绕开CCR5和CXCR4进行感染,因此即便是天然拥有CCR5Δ32的人群,也不是对HIV彻底绝缘的。
因此,当前,治愈依然是谨慎的,对于大多数HIV患者来说,按时服用相应的药物依然是目前最佳的选择。而对于更广大的未感染HIV群体来说,我们依然要做好防护,避免不洁性行为,远离毒品,不和他人共用注射器等。
发布于 2023-07-23 18:21・IP 属地云南查看全文>>
李雷 - 14 个点赞 👍
查看全文>>
菲利普医生 - 3 个点赞 👍
艾滋病的处理方式就是笑话,是人类抗病史上最大的耻辱,几千万上亿条人命都填进去了,还在宣扬用爱抗艾那一套。
还歧视什么是主要障碍,但凡有人性,会去传播艾滋病?用爱抗艾的结果就是全球每年多几百万人感染,多几百万人死亡。不过部分组织部分公司倒是赚的盆满钵满了。2017年可用于艾滋病防治的资金比2016年增加了8%,达到206亿美元。2020年抗HIV药物市场依然在持续增长,达到了409亿美元。如果人人都得病,这个市场还能扩大几百倍。只要付的起长期治疗费用基本就能活下来。
 编辑于 2023-07-23 21:46・IP 属地福建
编辑于 2023-07-23 21:46・IP 属地福建查看全文>>
陈圣 - 2 个点赞 👍
研究这个病干嘛?都是一群喜欢乱搞的人作的。治好了,又去乱搞。后面彻底攻破了,呵呵,岂不是就更无法无天,玩的花样要翻天了?
真的,应该把在这个病上的投入应用在癌症的攻破上,那才是真的造福人类。
发布于 2023-07-23 22:22・IP 属地四川查看全文>>
姑苏皎月 - 2 个点赞 👍
确实带来一线希望,但是从研究走到临床还有很长很长一段路。
联合国艾滋病规划署(UNAIDS)估计,截至 2020 年底,全球现存活 HIV/AIDS 患者 3 770 万,当年新发 HIV 感染者 150 万。
现在主流的治疗方法是抗病毒治疗(antiretroviral therapy,ART,俗称“鸡 尾酒疗法”)[1]
目前有 2750 万患者正在接受该疗法。
联合国2021年6月8日“到2030年终结艾滋病流行的政治宣言”
承诺将预防作为优先事项,确保到2025年,有效的艾滋病综合预防方案涵盖 95% 的有 HIV 感染风险者。
承诺 2030 年前实现“3个 95%”目标,即 95% 的 HIV 感染者能得到确诊,95% 的确诊者能获得 ART,以及 95% 的接受治疗者体内病毒得到抑制
承诺 2025 年之前消除HIV 母婴传播
承诺到 2025 年,将每年新增 HIV 感染病例控制在 37万例以下,将每年 AIDS死亡病例控制在 25 万例以下,并消除与 HIV 相关的一切形式的污名化与歧视,实现到 2030 年终结艾滋病流行的目标[2] 。
愿景是好的,但是能不能实现现在还真的不好说。

对于普通人来说,还是应该加强教育,有一定的【预防意识】
传染源:
HIV 感染者和 AIDS 患者。HIV 主要存在于传染源的血液、精液、阴道分泌物、胸腹水、脑脊液、羊水和乳汁等体液中。
传播途径:
经性接触(包括不安全的同性、异性和双性性接触),经血液及血制品(包括共用针具静脉注射毒
品、不安全规范的介入性医疗操作、文身等),经母婴传播(包括宫内感染、分娩时和哺乳传播)。
高风险人群:主要有男男同性性行为者(man sex with man,MSM)、静 脉 注 射 毒 品 者 、与 HIV/ AIDS 患者有性接触者、多性伴人群、性传播感染 (STI)者。
预防措施
1 正确使用安全套,采取安全的性行为
2 不吸毒, 不共用针具。
3 推行无偿献血,对献血人群进行 HIV 筛查
4 加强医院感染控制管理,严格执行消毒制度, 控制医院交叉感染,预防职业暴露与感染。
5 控制母婴传播;对 HIV/AIDS 患者的配偶和性伴、与 HIV/ AIDS 患者共用注射器的静脉药物依赖者,以及 HIV/AIDS患者所生的子女,进行 HIV相关检测,并 提供相应的咨询服务。
6 对于感染HIV高风险人群, 在知情同意以及高依从性前提下提供抗病毒药物来进 行相应的暴露前 预 防(pre‑exposure prophylaxis,PrEP)和 暴 露 后 预 防(post‑exposure prophylaxis,PEP)。
暴露后预防(PEP) 【重点!!!】
一旦有高危险行为,第一时间去医院。
不要有心理压力,不要讳疾忌医,第一时间接受检测和治疗是最重要的。
PEP指尚未感染HIV的人群,在暴露于高感染风险后,如与HIV感染者或者感染状态不明者发生
明确的体液交换行为,尽早(不超过72 h)服用特定的抗HIV药物,降低HIV感染风险的生物学方法。
再来说说【职业暴露】
HIV 职业暴露是指医护人员或警察或其他人员在职业工作中与HIV感染者的血液、组织或其他体液等接触而具有感染HIV的危险[3-4] 。
暴露途径及其危险度:
暴露源损伤皮肤(刺伤或割伤等)和暴露源沾染不完整皮肤或黏膜。
如暴露源为 HIV 感染者的血液,那么经皮肤损伤暴露感染 HIV 的危险性为0.3%,经黏膜暴露为 0.09%,经不完整皮肤暴露的危险度尚不明确,一般认为<0.1%。
暴露源危险度的分级:
(1)低传染性:病毒载量水平低、暴露源接受 ART 并有持续病毒学成功;
(2)高传染性:病毒载量高、艾滋病晚期、未接受ART或不规律服药者;
(3)暴露源情况不明:暴露源所处的病程阶段不明、暴露源是否为 HIV 感染,以及污染的器械或物品所带的病毒载量不明。
HIV职业暴露后处理原则:
(1)用肥皂液和流 动的清水清洗被污染局部;
(2)污染眼部等黏膜时, 应用大量等渗氯化钠溶液反复对黏膜进行冲洗;
(3)存在伤口时,应轻柔由近心端向远心端挤压伤处,尽可能挤出损伤处的血液,再用肥皂液和流动的清水冲洗伤口;
(4)用75%的酒精或0.5%碘伏对伤口局部进行消毒。
3.HIV职业暴露后预防性用药原则:
(1)阻断方案:首选推荐方案为:TDF/FTC+RAL(或 DTG);也可考虑选择 BIC/FTC/TAF。如果 INSTIs不可及,根据当地资源,可以使用 PIs 如 LPV/r 和 DRV/c;对合并肾功能下降并排除有HBV感染的可以使用AZT/ 3TC。
(2)开始治疗用药的时间及疗程:在发生HIV暴露后尽可能在最短的时间 内(尽可能在 2 h 内)进行预防性用药,最好在 24 h 内,但不超过72 h,连续服用28 d。
4. HIV职业暴露后的监测:发生HIV职业暴露后立即、4 周、8 周、12 周和 24 周后检测 HIV 抗体。 对合并 HBV 感染的暴露者,注意停药后对 HBV 相关指标进行监测。
参考文献:
1.World Health Organization. HIV/AIDS[EB/OL]. (20210717) [20210905]. https://www. who. int/ newsroom/factsheets/detail/hivaids.
2.United Nations. Political declaration on hiv and aids: ending inequalities and getting on track to end AIDS by 2030[EB/OL].(20210609)[20210920]. https://undocs. org/A/RES/75/284.
3.国家卫生计生委办公厅关于印发职业暴露感染艾滋病病 毒 处 理 程 序 规 定 的 通 知 [EB/OL]. (20150723) [20210920]. http://www. nhc. gov. cn/jkj/s3585/ 201507/902caba665ac4d38ade13856d5b376f4.shtml.
4.国家卫生计生委等 4 部门关于印发《职业病分类和目录》 的通知[EB/OL].(20131230) [20210920].http://www. gov. cn/gzdt/201312/30/content_2557352. htm?&from= androidqq.
编辑于 2023-07-24 01:00・IP 属地新疆查看全文>>
Dr.卉卉圆 - 1 个点赞 👍
这名艾滋病毒刚刚缓解的男子被称为“日内瓦病人”,以他接受治疗的瑞士城市命名。他现年 50 岁出头,于 1990 年被诊断出患有这种病毒,并于 2005 年开始接受抗逆转录病毒治疗。2018 年,他被诊断出患有一种罕见的血癌,称为髓外骨髓瘤。他接受了放射、化疗和干细胞移植治疗。
这名瑞士男子自 2021 年 11 月停止服用抗逆转录病毒药物以来,已经 20 个月没有出现病毒反弹。医生进行了一系列超灵敏测试,以寻找他体内的 HIV,但只能检测到微量有缺陷的病毒。但他们仍然不能排除该男子甚至保留了感染活病毒的单个细胞的可能性,持续存在于我们尚未分析的罕见感染血细胞或解剖部位,这种细胞可能随时发挥作用。
目前尚不清楚为什么日内瓦病人的病例如此成功,至少到目前为止是这样,而其他接受类似治疗的人却没有那么幸运。
之前的两例被称为波士顿患者的病例在也接受了正常或“野生型”干细胞移植。但在这两种情况下,艾滋病毒在他们停止服用抗逆转录病毒药物几个月后又卷土重来。所以,即使是一个病毒颗粒也可能导致艾滋病毒反弹。
所有六个艾滋“治愈”病例都接受了骨髓移植,移植物含有捐赠者的干细胞,CCR5基因等可以阻止艾滋病毒进入人体细胞。
虽然这些长期缓解的病例燃起了艾滋病毒有一天能够真正治愈的希望,但对于世界各地数百万艾滋病毒感染者来说,残酷且危险的骨髓移植手术并不是一种轻松的选择。相反,这是治疗艾滋病毒感染者危及生命的癌症的最后一搏。
发布于 2023-07-23 20:28・IP 属地中国香港查看全文>>
Michael Jackson - 1 个点赞 👍
明明可以通过切断传播链解决。非要用爱抗艾,让每年多几百万人传染。明明是部分人恶意传播,还口口声声说什么歧视是最大的障碍,好像是其他人才是罪魁祸首。全球累积感染都上亿人了,累积死亡都几千万了。
靠艾滋病谋利的公司企业组织太多。这种基本就是骗经费的。
编辑于 2023-07-23 21:43・IP 属地福建查看全文>>
陈圣 - 1 个点赞 👍
其实还是白血病那套换骨髓,并不具有太大的价值…
其中的道理可以很简单地理解为,hiv携带者服药后,长时间u=u,身体中病毒载量几乎为0,残余的病毒很大部分藏在骨髓里。
所以hiv携带者明明u=u很久了,一旦断药,病毒又会大量出现…因为骨髓那里的病毒靠吃药清除不了。
所以换骨髓,很容易达到清空hiv病毒的效果。
但是,
仅限于u=u的携带者,对于刚感染不久的人,和已经病发变成艾滋病人的人,换骨髓是无效的。
而且这么多hiv携带者,哪里去匹配那么多骨髓?
(大致思路是这样的,具体可能有个别错误)
hiv的研究方向,更应该聚焦在非洲那几十个基因突变成精英控制者的人身上。不仅是为了治愈艾滋,更可能发现基因突变的秘密。
编辑于 2023-07-23 22:42・IP 属地湖南查看全文>>
NEBRASKAJ - 1 个点赞 👍
这个。。。。
淋病、梅毒这些常见性病是无爱、肮脏的代名词。那是因为常规手段真的能治。
而艾滋病这个主要由无爱性传播的疾病被关爱得有点过分了,这个叙事逻辑有点搞不懂。
看到那个金额才懂了点。
发布于 2023-07-24 00:34・IP 属地上海查看全文>>
蘭绪 - 0 个点赞 👍
谢知乎邀
这个事情应该是比较清楚的,跟上一例感觉差别也不是特别大。
这个HIV的治疗,感觉NBC很上心啊,上次也是他们报道。这个病例,是这几天在澳大利亚布里斯班开的一个会议上(IAS Conference on HIV Science)报道的。
报道这个事情的Asier Sáez-Cirión博士,是法国巴斯德所的,他主要跟进的是病人治疗后的病毒监测。从2021年11月起,病人就取消了抗病毒治疗,至今未检测到HIV病毒,所以算起来20个月我觉得可能是这个意思。
从报道推测[1],我查了下资料,应该是很早之前就有报道这个案例了。

具体信息大家可以移步去看看,我没有具体看文章。
我不太懂具体的治疗,但是感觉跟上一例是很类似的,而原理则更为久远。
全球首例经脐带血移植治愈HIV患者出现,造血干细胞移植疗法会成为常规疗法吗?人类距离攻克艾滋还有多远? - 明非的回答 - 知乎 https://www.zhihu.com/question/590105619/answer/2940188375
还是老观点
我觉得文章亮点就是利用单倍体的脐带血与CCR5delta32/delta32来源的细胞混合治疗,当然这个治疗是基于前面的研究工作[2]。另外的亮点感觉是病人是个混血的?这个我不太理解作者强调混血的意义。不管怎样,前期这种方法主要用来治疗AML,目前来看,脐带血+成人完全匹配的血进行移植,可以广泛用来治疗,不仅仅可以用来治疗白血病,也已治愈艾滋病。
总之,以前的艾滋病治疗,基于CCR5delta32/delta32需要靠运气,而且治疗后,很可能也不见得真正痊愈了。目前的方案提供了更广的途径和更安全的可能性。参考
- ^https://consumer.healthday.com/european-man-may-be-sixth-person-to-be-cured-of-hiv-2662315081.html
- ^van Besien K, Childs R. Haploidentical cord transplantation-The best of both worlds. Semin Hematol. 2016 Oct;53(4):257-266
发布于 2023-07-23 19:30・IP 属地上海查看全文>>
明非 - 0 个点赞 👍
在第六例“治愈”患者出现之前,全球已经有五人被认为实现了艾滋病“治愈”,分别是来自柏林、伦敦、杜塞尔多夫、纽约和加利福尼亚州希望之城的病人。这五人都进行了骨髓移植来治疗严重的癌症病例,接受来自CCR5基因突变捐赠者的干细胞。这种突变可以阻止艾滋病病毒进入人体细胞。

2018年,“日内瓦病人”同样接受了干细胞移植,以治疗一种白血病。但法国和瑞士的研究人员在澳大利亚布里斯班举行的新闻发布会上表示,这一次的移植来自一名没有携带CCR5突变的捐赠者,这意味着病毒仍然能够进入患者的细胞。
然而,研究人员表示,在“日内瓦病人”停止服用抗逆转录病毒治疗20个月后,日内瓦大学医院的医生在他的体内没有发现病毒的痕迹。
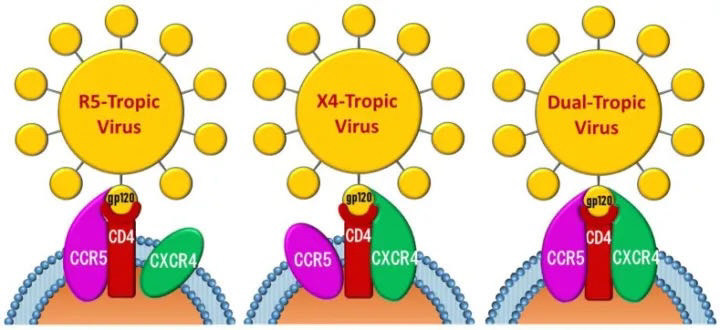
HIV病毒感染人体的原理除了需要通过结合CD4受体进入人体细胞,还需要两个辅助受体,分别是CCR5和CXCR4. 这两个辅助受体只要存在一个,人体细胞即可能感染艾滋病病毒。
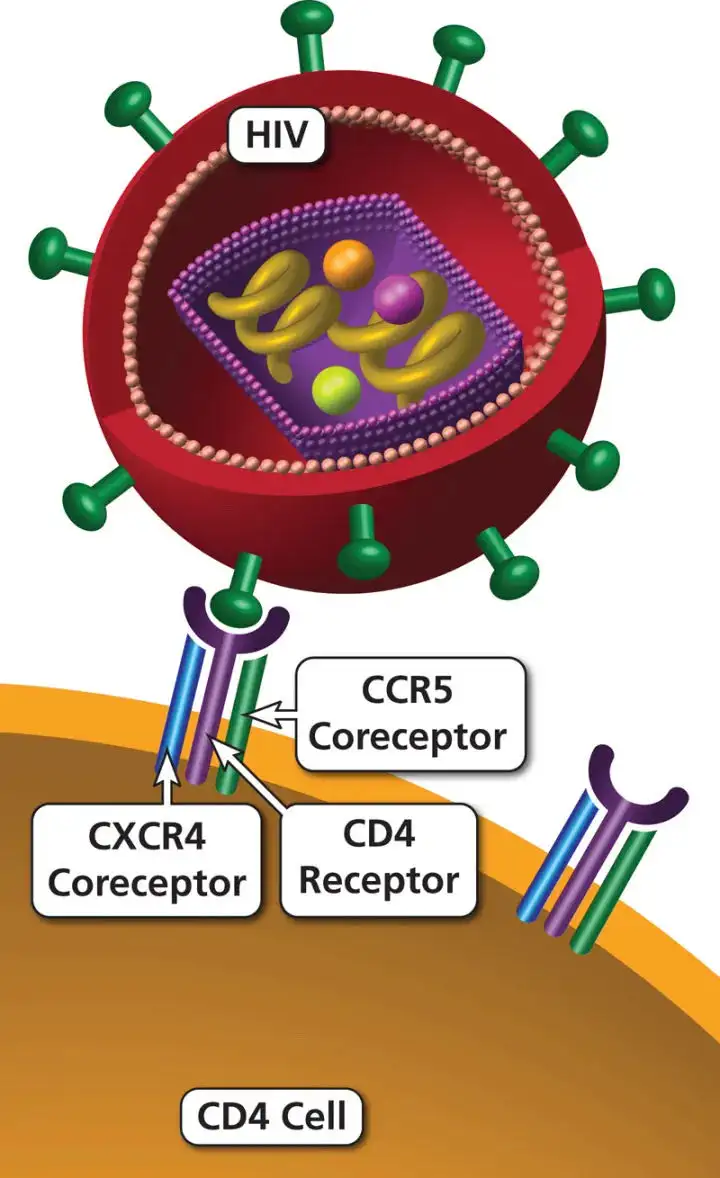
利用何种辅助受体侵入细胞决定HIV病毒株的嗜性。单核细胞/巨噬细胞嗜性的病毒株利用CCR5侵入细胞,称为R5嗜性;T细胞嗜性的病毒株利用趋化CXCR4侵入细胞,称为X4嗜性;而既能利用CCR5,又能利用CXCR4侵入细胞的病毒株称为R5/X4嗜性。
此外,HIV病毒与何种辅助受体结合是随着侵入靶细胞的不同阶段而有所变化的,通常在感染的初期是以CCR5为辅助受体;随着感染程度的加深,病毒由R5嗜性转化为R5/X4嗜性,而双嗜性的HIV病毒是以CXCR4为主要辅助受体的。
所以,原理上同时阻断HIV和CCR5以及CXCR4的结合,即可以阻止HIV感染人体细胞。但由于CXCR4抑制剂尚未被批准上市,所以通过CCR5和CXCR4双抑制剂来阻断艾滋病毒感染人体目前还不可行。
移植骨髓来治疗艾滋病的原理:是通过将带CCR5Δ32基因的干细胞移植到患者体内,干细胞会分化出新的突变型CD4+白细胞,从而重新打造患者的免疫系统,让他们对HIV产生抵抗。但这一方法对病人和供体都有较严格的需求,以及CCR5Δ32基因突变对于人体潜在的危害还不清楚,决定了该方法不可能大规模应用。
关于日内瓦患者在没有移植CCR5Δ32基因的干细胞仍然可以治愈艾滋病,有几个可能的解释:
- 在这种特殊的情况下,移植消除了所有受感染的细胞,而不需要突变;
- 移植后所需的免疫抑制治疗发挥了作用。
尽管目前还无法完全解释其机理,但新的病毒缓解病例是好消息,这样的病例报告在很多方面都将有助于治愈艾滋病。
发布于 2023-07-23 19:10・IP 属地美国查看全文>>
路汀 - 0 个点赞 👍
提到艾滋病,总会让人大惊失色,因为艾滋病这种只能控制,却无法治愈的疾病,让人感觉得了就等于不治之症。那么此次第6位艾滋病“治愈”患者已经出现,是彻底治愈了吗?这种情况具有普遍意义吗?能不能让其他艾滋病患者也受益呢?
一、艾滋病毒暂无法治愈
根据世界卫生组织的描述,目前针对艾滋病毒的感染病仍然没有治愈方法。并且患者必须终身服药。
那么此次的第6位艾滋病“治愈”患者又是怎么一回事呢?

二、第6位艾滋病“治愈”患者
据报道,此次的患者是一名欧洲男子。他在接受干细胞移植治疗血液系统肿瘤后,艾滋病已经缓解了长达20个月。如果能够持续下去,那么他将成为历史上第6位实现艾滋病“治愈”的人。
尽管如此,人民日报健康板块报道中的专家表示,这些“治愈”的病例,目前来看不具有普遍代表性,不过对于未来治愈艾滋病的方向还是带来了启示。
根据华山医院眼科主任、HIV眼病专家王志良所述,这种手术因风险性很高,所以不适合普遍用于艾滋病者的治疗。
那么艾滋病怎样才算是治愈了呢?
三、艾滋病治愈的标准
以前提到艾滋病的治愈标准主要是指“临床治愈”,也就是说,患者通过药物控制后,虽然在血液中检测不到HIV病毒,但仍然不能停药,停药就有可能出现复发的情况。
但文中所提到的第6例“治愈”患者,是通过骨髓移植的方式,从而“彻底根治”了艾滋病,且不需要长期服药。但这一方法配型要求很高,同时风险性极高,死亡率高。这种情况一般只有艾滋病合并白血病或淋巴瘤的患者,其必须通过骨髓移植来治疗,才不得不选择这一方法。
但是对于其他很多艾滋病患者来说,通过长期药物治疗也是可以达到临床治愈的。
文/媛的小口袋
因此,虽然艾滋病病毒感染目前仍然无治愈方法,但随着医疗水平的不断增强,人们有效的预防,艾滋病毒感染已经成为可管理的慢性健康疾患。
但是目前艾滋病的彻底治愈,仍然任重而道远。
参考资料
艾滋病毒和艾滋病 - World Health Organization (WHO)
中国艾滋病诊疗指南(2021年版)
第6位艾滋病“治愈”患者或已出现,目前并不具有普遍性_腾讯新闻
第6位艾滋病“治愈”患者或已出现,他的干细胞没有基因突变
发布于 2023-07-23 18:42・IP 属地上海真诚赞赏,手留余香还没有人赞赏,快来当第一个赞赏的人吧!查看全文>>
媛的小口袋 - 0 个点赞 👍
未来有没有可能用患者自己的细胞基因进行编辑,改造为拥有可以杀死艾滋病毒的CCR5基因突变的基因。再将这种编辑过的干细胞注入患者体内?这样就可以彻底治愈艾滋病,还有白血病。
我认为基因编辑技术是未来治愈一切疾病,甚至创造完美人类的希望之门。
发布于 2023-07-23 22:22・IP 属地四川查看全文>>
天南地北想说就说 - 0 个点赞 👍
查看全文>>
130blair - 0 个点赞 👍
查看全文>>
几个计划 - 0 个点赞 👍
查看全文>>
矢口不知 - 0 个点赞 👍
查看全文>>
卡尔西法 - 0 个点赞 👍
查看全文>>
青山 - 0 个点赞 👍
查看全文>>
踏歌行 - 0 个点赞 👍
查看全文>>
ALAIN - 0 个点赞 👍
查看全文>>
灵魂出戏 - 0 个点赞 👍
查看全文>>
阿司匹林